Få diagnos vid neuromuskulära sjukdomar (NMD)
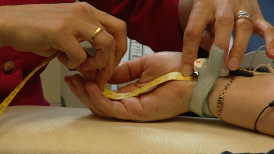
En NMD-diagnos baseras på patientens redogörelse för symtom, utbredning, om det finns i släkten och tidsförlopp. Undersökningar görs för att identifiera eventuell muskelförtvining, alltså en minskad muskelmassa och muskelsvaghet och eventuell känselpåverkan i armar, ben och ansikte.
Efter undersökning och samtal med patienten kan det finnas misstanke om en neuromuskulär sjukdom, men då gäller det att fastställa var i den motoriska enheten skadan sitter. Till hjälp för detta görs ofta en neurofysiologisk undersökning. Då mäts den elektriska aktiviteten i nervtråden och den elektriska aktiviteten i muskeln. Det ger ofta en väldigt bra bild om huruvida det är en skada i nervtråden, i själva muskeln, eller i överföringen mellan nerv och muskel.
En muskelbiopsi kan också göras, det vill säga ett litet vävnadsprov tas från en muskel som är drabbad. Provet snittas sedan i mycket tunna snitt och studeras i mikroskop för att se om det finns någon påverkan på muskelcellerna. Det är ett relativt lindrigt ingrepp och ingår som en del i den allmänna utredningen. Det går att i vissa fall också göra biopsier av perifera nervtrådar.
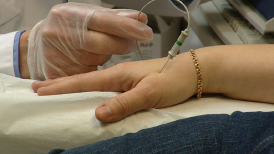
Undersökningen kan kompletteras med labbprover där olika enzym mäts – alltså äggviteämnen – som normalt inte finns i blodet utan simmar ut från muskeln när muskeln skadas. Vid en muskelskada till följd av en muskelsjukdom, finns förhöjda halter i blodet som kan mätas. För vissa av de sjukdomar som drabbar till exempel nervtrådarna eller musklerna kan också DNA-prov tas, för att se om det föreligger någon mutation.
Alla reagerar olika
Självfallet är det oundvikligt att reagera vid besked om en kronisk sjukdom. I början, innan allt har sjunkit in, är det också naturligt att låta sjukdomen ta en större plats.
Alla som får en diagnos som hör till muskelsjukdomarna, hamnar dock inte i en kris. Men de flesta kan nog känna igen sig i det som kallas krisreaktioner och krisbearbetning.
De här reaktionerna är inte utmärkande för muskelsjukdomar, utan drabbar nästan alla som upplevt något svårt och omvälvande i livet.
Chockfasen
Den första tiden efter att diagnosen ställts brukar kallas chockfasen. Under den här perioden, som kan pågå i några veckor, uppkommer ofta tankar som "det här gäller inte mig, "de måste prata om någon annan". Det kan också vara svårt att ta in ordet på sin diagnos. Man ser en skrämmande bild framför sig eller har själv kanske en förutfattad mening om vad sjukdomen innebär.
Reaktionsfasen
Efter den första chockfasen inträder reaktionsfasen. Tillsammans brukar chockfas och reaktionsfas omfatta cirka 4 - 6 veckor. Reaktionsfasen påminner om chockfasen men nu är det vanligt att också försvara eller värja sig mot som inträffat. Det kan ibland innebära att man förnekar sin sjukdom "det här är inte sant", "sjukdomen gäller inte mig".
Andra reaktioner kan vara skuldkänslor eller att man förtränger sina känslor helt. Ofta uppkommer också känslor av sorg, skam och ovisshet och inte minst frågor om varför man drabbats.
Bearbetningsfasen
När sanningen väl sjunkit in brukar som kallas bearbetningsfasen inträda. Frågorna och känslorna dominerar farande men man angriper dem nu på ett mer konstruktivt vis. I den här fasen är det viktigt att alla funderingar och oro man bär på får komma fram, ske genom att prata med någon annan.
Det är också både naturligt och tillåtet att vara arg på sin sjukdom och att gråta, skrika och uttrycka frustration. Ibland kan det, i den här fasen, låsa sig och känslorna kommer inte ut. Då är det bra att få hjälp och stöd.
Nyorienteringsfasen
Efter det första året brukar de flesta acceptera situationen och sjukdomen ses nu snarare som en del av livet snarare än som en överskuggande chock. Det här brukar benämnas nyorienteringsfasen. Självklart kan man känna ångest och oro på grund av sin diagnos som hjärtklappning och tryck över bröstet eller sömnsvårigheter. Ibland uppstår även depressiva symtom särskilt om man fastnat i en kris.
En person som fått en depression känner sig ihållande nedstämd och ledsen under flera veckor. Han eller hon brukar heller inte ha något större intresse varken för omgivningen eller för andra människor. Men en depression kan också yttra sig genom att man till exempel inte orkar företa sig några normala aktiviteter eller att man känner skuld och skam. Det är heller inte ovanligt med bristande aptit och sömnsvårigheter. Kroppsspråket blir mer livlöst.
Om man känner sig deprimerad eller misstänker en depression är det viktigt att söka vård. Ibland är det någon närstående som reagerar och hjälper till att söka vård. Ibland kanske någon närstående reagerar och hjälper till att söka vård. Vid en depression kan antidepressiva läkemedel under en period vara nödvändigt och/eller samtalsstöd eller terapi i någon form.
Att tala om sin sjukdom
Att tala om sin sjukdom kan vara ett led i att bearbeta den. Det är därför tillåtet, ja ibland till och med nödvändigt, att berätta om sin muskelsjukdom för vänner och bekanta. Däremot är det nog bra att inte prata om sjukdomen hela tiden.
Det viktigaste är dock att själv bestämma när man tycker det är dags att prata eller för den delen att inte prata om den. Visst kan det kännas skönt med människor som frågar hur man mår, men det är viktigt att vänskapsrelationen inte domineras av sjukdomen.
Ibland kan situationen också vara den motsatta att vännerna inte orkar eller vågar nämna ordet sjukdom. Att själv ta upp ämnet och avdramatisera det hela är då en god idé.
Om dagsformen kan variera vid den specifika muskelsjukdom man har, så är det relativt vanligt att den som är sjuk har svårt att planera aktiviteter långt i förväg. Kanske måste besök, middagar eller andra sociala händelser ställas in när trötthet eller andra symtom tar över. Genom att vara öppen mot sin omgivning och förklara förutsättningarna och vilka förväntningar familj och vänner kan ställa minimeras missförstånd och frustrationer.
Ibland får man ta situationen när den kommer. Det är viktigt att inte ta på sig personlig skuld för något man inte kan kontrollera.
Att vänja sig vid ovisshet
Att leva med en muskelsjukdom handlar många gånger om att vänja sig vid ovisshet. Det kan vara svårt att på förhand säga när en påtaglig försämring kommer. Det vanliga är att man tillsammans med sin läkare därför "tittar i backspegeln". Har sjukdomen varit stabil eller har skoven kommit tätt de senaste åren?
Men livet är ovisst för alla människor. Ingen av oss vet vilka åkommor, sjukdomar eller händelser vi kommer att drabbas av i framtiden. Genom att lära sig mer om sin sjukdom går det att hitta strategier för hur livet ska fungera. Sjukdomen kan kanske "tonas ned" och istället kan man fokusera på allt som fungerar och är friskt.
I sjukvården ses personer med en muskelsjukdom som "patienter" bara när de besöker sjukhuset eller någon vårdavdelning. Annars finns egentligen ingen anledning att kallas patient.
Prata med andra!
För att få den nya tillvaron att fungera så bra som möjligt, krävs många gånger professionell hjälp. Kunskap om den egna diagnosen och möjlighet till stödsamtal är också viktigt. Att få kontakt med andra med samma diagnos kan för många vara till stor hjälp.
Stöd från samhället
Många som får en neurologisk diagnos kommer på ett eller annat sätt i kontakt med samhällets olika stödinsatser för personer med funktionsnedsättning. Ofta kan det vara svårt att veta dels vad man har rätt till, samt på vilket sätt och av vem detta stöd ska ges. En kurator i ditt NMD-team eller på vårdcentralen kan vara en lämplig person för detta.
Livsomställning - en riskfaktor
Alla livsomställningar, som att man själv eller någon närstående får en allvarlig neurologisk diagnos, kan vara början på psykisk ohälsa som i värsta fall kan leda till självmord. Föreningen Mind driver Självmordslinjen där hjälp finns att få för den som har det tufft.
Stöd från Neuroförbundet
Neuroförbundet kan hjälpa till med juridisk rådgivning inom vissa områden som assistans, bostadsanpassning, färdtjänst med mera. Vi har också diagnosstöd där du som medlem kan få prata med en person som själv lever med en neuromuskulär diagnos.
Furuhöjdens ambition med rehabilitering som håller
Rehabilitering handlar om att ge verktyg för att komma hem. Ingen ska känna sig utslängd med hjälpmedel och oklara instruktioner. Vår funktion är att skapa trygghet och självständighet, säger Lina Hasselgren, verksamhetschef i en intervju med Neurologi i Sverige.
Vill du delta i studie om blåsrubbning?
Skånes universitetssjukhus söker deltagare till en digital fokusgrupp för att ta del av konsekvenser av neurogen blåsrubbning. Deltagarna behöver ha funktionsnedsättning i urinvägarna som kan vara orsakad av ryggmärgsskada, MS, Parkinsons sjukdom eller annan neurologisk sjukdom.
Läkemedel mot SMA ingår i högkostnadsskyddet med begränsning
TLV (Tandvårds- och läkemedelsförmånsverket) har beslutat att en ny läkemedelsform för Evrysdi nu ingår i högkostnadsskyddet för vissa typer av spinal muskelatrofi (SMA).
Ny behandling för Duchennes muskeldystrofi
Godkännandet av en ny behandling för Duchennes muskeldystrofi ses som ett stort genombrott. - Det bidrar till att fylla ett tomrum som ett första ickesteroidbaserat läkemedel mot DMD, säger professor Thomas Sejersen i en intervju i Svensk Farmaci.
Ny rapport om precisionsmedicin i svensk hälso- och sjukvård
Sveriges sju universitetssjukhusregioner har gått samman för att stärka tillgängliggörandet av precisionsmedicin i hälso- och sjukvården.